技术摘要:
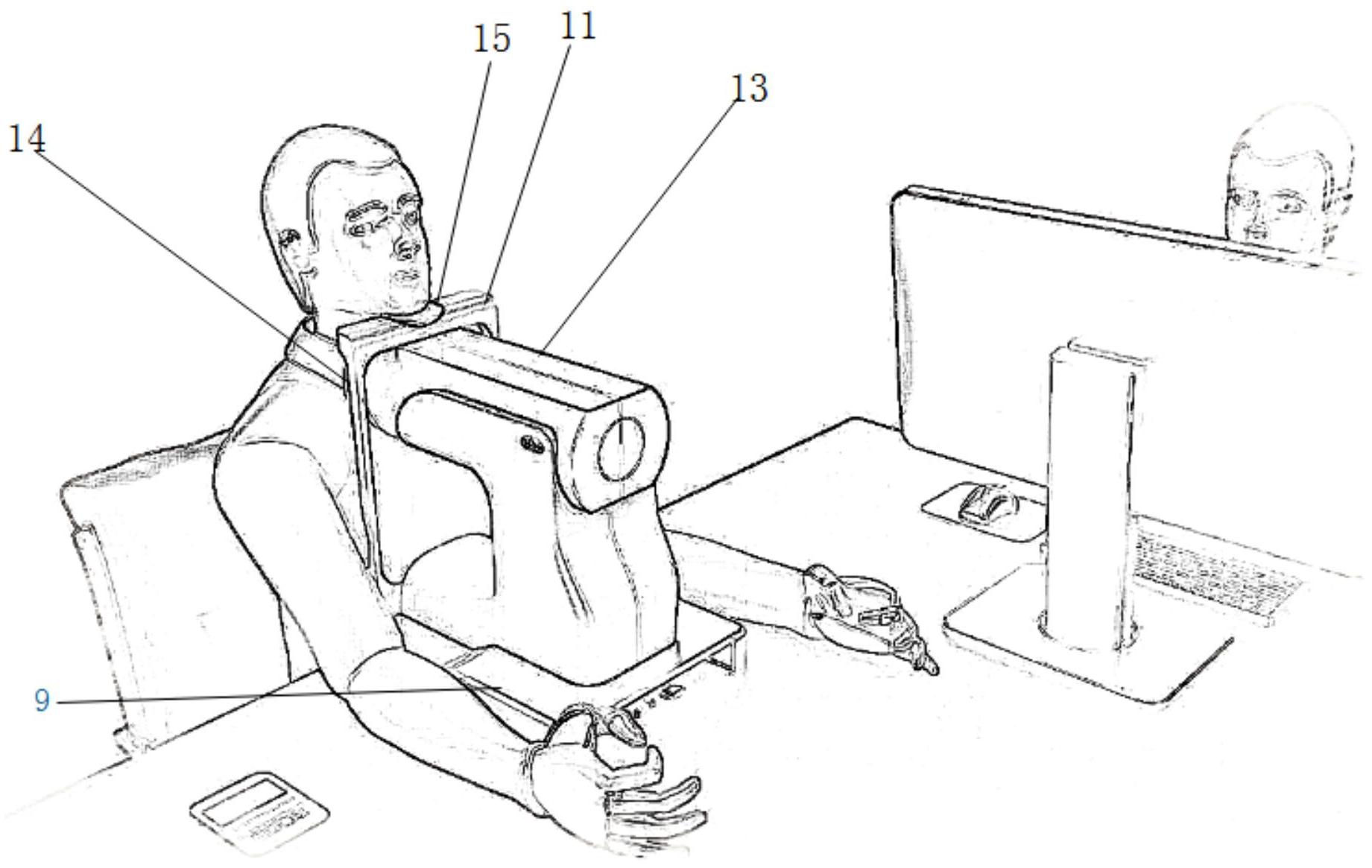
本发明涉及内照射碘测量的智能测量系统,包括:至少一个第一传感器元件,被构造为以接触式或非接触式探测的方式对用户颈部的吞咽动作和/或随吞咽动作同步上下运动的特定部位进行监测,测量系统被配置为:通过其与上述部件中的一个或几个分别进行信息交互的方式控制头部 全部
背景技术:
正常成人的甲状腺形如“H”,分为左右两个侧叶,中间以峡部相连,大多数人尚有 一舌状突出的锥状叶(峡部向上伸展形成)。甲状腺分泌甲状腺激素(thyroidhormones, TH),主要调节体内的各种代谢并影响机体的生长和发育。另外,在滤泡上皮旁或滤泡间质 中的滤泡旁细胞分泌降钙素(calcitonin,CT),主要调节骨矿物质代谢。甲状腺的两个侧叶 贴附于喉下部和气管上部的前面,上达甲状软骨中部,下抵第6气管软骨环。峡部多位于第2 ~4气管软骨环前方,向上伸出锥状叶,有时可达舌骨。正常甲状腺重20~30g,女性的甲状 腺稍大于男性。侧叶长4~5cm,宽1~2cm,厚2~3cm。左右两叶基本对称,但右叶稍高于左 叶。甲状腺的形态可有变异,峡部缺如者约占7%,有锥状叶者约占70%。甲状腺外的纤维囊 包裹甲状腺并伸入腺体内,将腺体分为大小不等的小叶。囊外有颈深筋膜包绕,侧叶与环状 软骨间有结缔组织相连;吞咽时,甲状腺随喉向上下移动。但正常情况下,甲状腺即使在吞 咽动作时亦不能窥见。 人体内含碘20~50mg(0.3~0.8mg/kg),平均约30mg(0.5mg/k g),其中绝大部分 存在于甲状腺中。通常,甲状腺内的贮存碘可供3个月左右的生理需要。甲状腺外各组织含 碘甚微,其中血液含碘30~60μg/L,主要以有机碘形式存在。80%~90%的碘来自食物, 10%~20%来自饮水,5%来自空气。食物碘主要以I-形式被机体吸收,但食物中的Ca2 、Mg2 、F e3 离子妨碍肠道碘的吸收。经消化道吸收的碘主要浓聚在甲状腺组织中,小部分经肾 排出体外,妇女哺乳期经乳汁排出的碘量较多,而粪和皮肤的碘排泄量很少。碘是生物体内 必需的微量元素之一,而甲状腺是唯一能浓聚和利用碘的内分泌腺体,碘是合成TH的必需 原料(甲状腺与血浆的碘浓度差为25∶1)。碘在自然界以多种形式存在,与TH合成有关的碘 主要是碘化物(iodide),如碘化钠(NaI)、碘化钾(KI)等。碘化物进入体内后以离子形式存 在,称碘离子(I-)。碘酸盐(iodate,如NaIO3、KIO3等)进入机体后需先被还原成碘化物。除以 离子形式参与机体代谢和活性物质合成外,体内的含碘有机物主要为碘化酪氨酸及碘化甲 腺原氨酸。人体内绝大部分碘存在于甲状腺中(90%左右),约10%以无机碘形式存在于甲 状腺外组织。体内碘的代谢受摄入碘量的明显影响,以500μg/d摄入量为例,粪中排出极微, 占总排出量的2%~3%,而尿的排出量主要受摄入碘量的影响。 核医学显像是以脏器内、外放射性差别以及脏器内部局部放射性差别为基础的, 而脏器和病变内放射性的高低直接与显像剂的聚集量有关,聚集量的多少又取决于血流 量、细胞功能、细胞数量、代谢率和排泄引流等因素,因此,核医学显像不仅能够显示脏器和 病变的位置、形态和大小,更重要的是同时提供有关血流、功能和代谢等方面的信息。血流、 功能和代谢异常常常是疾病的早期变化,可以出现在形态结构发生改变以前,故核医学显 像常有助于疾病的早期诊断,并广泛用于脏器和功能状态以及疾病在分子水平的本质研 5 CN 111568382 A 说 明 书 2/11 页 究。碘是甲状腺合成甲状腺激素的主要原料,而检查中的用药131I(131碘)与人所需的稳定 性的碘具有相同的生化性质和生物学特性。给患者空腹口服示踪量的碘化钠后能迅速经胃 肠道吸收,随血液到达甲状腺而被甲状腺滤泡上皮细胞摄取、浓聚。被甲状腺摄取的碘量和 速度与甲状腺功能状态密切相关,因此,在体外用甲状腺功能仪对准甲状腺部位,测量碘发 射的γ射线,可获得甲状腺在不同时间的放射性计数率/摄碘率,根据甲状腺摄取碘的数量 和速度、释放的速率,用于判断甲状腺的功能状况。检查方法为:口服或注射少量含放射性 核素碘盐后,直接在甲状腺局部测定放射性强度。该方法是对甲状腺疾病的鉴别诊断及甲 亢碘治疗时不可缺少的检查方法。甲状腺疾病诊断及鉴别诊断,可用于诊断甲状腺功能亢 进症;作为碘治疗甲亢或甲状腺显像时的投药剂量依据;亚急性甲状腺炎或慢性淋巴细胞 性甲状腺炎的辅助诊断;了解甲状腺的碘代谢或碘负荷情况;甲状腺功能减退症的诊断;用 于甲状腺激素抑制试验。 探测器是核医学设备最重要的组成部分,而闪烁晶体是传统探测器的核心。针对 伽马射线的探测,目前广泛使用的技术是采用掺铊碘化钠(NaI(T l))、锗酸铋(BGO)、硅酸 钇镥(LYSO)等闪烁晶体,将伽马射线转变为荧光(紫光或紫外线),再用光电倍增管(PMT)将 光信号转变为成像需要的电信号。但是,从伽马射线到电信号之间经过多次转化、处理,荧 光在晶体内存在散射,造成大量信息的丢失,同时也降低了对来自体内的伽马射线定位的 精确度,限制了核医学设备的空间分辨率、灵敏度。因此,传统基于闪烁晶体、PMT、后续电路 基础技术的核医学设备具有明显的缺陷。 目前,随着CZT(碲锌镉)半导体材料的研究深入,CZT半导体探测器直接将伽马射 线转化为电信号,不经过荧光的过渡,也不需要PMT,体积减小,可直接获得来自探测器光子 的位置信号和能量,并由此带来了一系列优异性能,如能量分辨率高、空间分辨率高、探测 效率高、灵敏度好,等等。CZT半导体探测器的应用大大提高了测量精度,改善了图像质量, 缩短了成像时间,减少了病人注射剂量,特别适用于不同部位癌症的早期诊断和治疗。然 而,实际上通常放射性核素通过多种途径进入人体,将会在体内产生不均匀分布,且主要沉 积在人体特定器官中,如甲状腺、肺本底部、肠胃部。但目前通用的站立式全身计数器均是 基于放射性核素在人体内均匀分布的基础上进行测量分析的,将导致测量结果与实际情况 不符。 专利文件(公开号为CN108508472A)公开了基于放射性核素有效定位的人体内照 射污染测量方法,包括以下步骤:S1:采用两个及以上探测器对人体进行测量并得出两个及 以上探测器各自的计数率;S2:根据两个及以上探测器的计数率比匹配对应的测量分析模 式;S3:将两个及以上探测器的计数率在匹配到的测量分析模式下进行加权分析得出计数 结果。该专利基于放射性核素有效定位的人体内照射污染测量方法,通过上述步骤,将人体 内的放射性核素视为不均匀分布,更加符合人体实际情况,检测结果更加接近实际情况。 现有技术中如上述专利所提供的人体内照射污染测量方法是依赖于探测器对多 个器官例如甲状腺、肺部、肠胃的放射性核素探测结果精确的基础上才能实现对放射性污 染在人体内沉积不均匀情况的判断,而未提供对于单个的癌症高发性局部区域器官部位如 甲状腺来说如何保证探测结果精确的测量方法。针对上述问题,专利文件(公开号为 CN207341748U)提出了一种新型甲状腺吸碘功能测量仪,包括探测器和底座,所述底座的上 方中间位置处安装有固定座,所述底脚的下端通过胶黏剂粘贴有防滑垫,所述底座的后端 6 CN 111568382 A 说 明 书 3/11 页 设置有电源接口,所述液晶显示屏的左上方安装有报警灯,所述探测器通过安装在探测器 外部的固定架固定在伸缩杆的顶端,所述连杆的前端安装有γ闪烁探测头。该专利采用了 网络开关,避免了不能通过无线进行测量数据的传输,有线传输线缆繁杂,容易缠绕的问 题,采用了防滑垫,避免了测量仪易发生滑落,导致测量仪损坏的问题,采用了气缸,解决了 不能使测量仪根据患者的身体高度进行自动伸缩的问题。 上述专利所提供的甲状腺吸碘功能测量仪,可以通过其端部上设置的γ闪烁探测 头为处于坐姿下的患者进行甲状腺吸碘功能测量,提供了针对单个的癌症高发性的局部区 域器官部位如甲状腺的测量方法。 但由于甲状腺检查过程中要求患者颈部微拉伸开来以使甲状腺能够充分暴露在 测量范围内,而不同患者或协助患者的医护人员的理解差异问题,在使用甲状腺吸碘功能 测量仪时并不清楚具体需要如何把患者的甲状腺对准γ闪烁探测头,或者是具体需要患者 颈部的哪个部位对准γ闪烁探测头,以此使得在针对同一患者的不同时刻的多次测量对应 的测量位置或是患者暴露甲状腺的范围大小存在较大差异,在较大差异下无法保证该测量 仪测量结果的可靠性。 此外,由于甲状腺吸碘功能测量要求每隔数小时就采集一次吸碘率,连续记录吸 碘率曲线往往要求2~10min,同时要求患者在该时间内保持颈部微拉伸的状态且不能随意 移动,在该时长内保持同一姿势下易造成患者肌肉尤其位于颈部前面的浅筋膜、深筋膜浅 层和中层、舌骨下肌群及气管前筋膜等肌肉酸痛,同时过于后仰的颈部很容易压迫到甲状 腺而刺激甲状腺分泌多余的甲状腺激素,最终影响甲状腺的测量结果,并且带给患者强烈 的不适感。 此外,一方面由于对本领域技术人员的理解存在差异;另一方面由于发明人做出 本发明时研究了大量文献和专利,但篇幅所限并未详细罗列所有的细节与内容,然而这绝 非本发明不具备这些现有技术的特征,相反本发明已经具备现有技术的所有特征,而且申 请人保留在
技术实现要素:
中增加相关现有技术之权利。